家庭医療・プライマリヘルスケアを担う医師養成機関|地域における臨床研究・調査活動を全国的に行っています。
レジデンシー・山陰
1 はじめに
社会には貧困、戦争、環境破壊、病気など様々な不幸があります。中でも、個人の尊厳を守り人格を尊重していくために、患者、住民の疾病に最初に接する家庭医(総合診療医)の役割は重要です。様々な理由で医療にアプローチできない人も含め診療圏の全ての患者に差別なく、権利としての高度な家庭医療(総合診療)を、この山陰の地で提供できるよう、鳥取・島根の複数事業所を研修施設とし、民医連や医療福祉生協のエッセンスを加えながら、山陰の診療所を担う家庭医(総合診療医)を養成していきたいと考えています。
2 プログラムの概要
本プログラムは4年間の研修期間で、総合診療専門研修(Ⅰ)、(Ⅱ)ならびに領域別研修として内科、小児科、救急科の研修が必須です。
総合診療専門研修(Ⅰ)は弓ヶ浜診療所・大曲診療所、総合診療専門研修(Ⅱ)は出雲市民病院・松江生協病院・鳥取生協病院で行います。内科研修は松江生協病院・鳥取生協病院で行います。小児科研修は鳥取市立病院・松江生協病院で行います。救急科研修は鳥取県立中央病院で行います。
1~2年目は、診療所でのハーフデイバック/ワンデイバックを行い、継続した外来診療/訪問診療を行います(外部研修中も続行)。
総合診療専門研修期間中に専攻医のニーズに合わせ選択ブロック研修や週1-2単位の研修を組み込むことも可能です。
【標準的なローテーション例】
1年目12ヵ月は内科研修を行います。
内科研修は鳥取生協病院・松江生協病院にて行います。病棟では主治医として主に内科疾患の急性期患者の診療を幅広く経験します。
2年目は最初の3ヵ月に小児科研修を、次の3ヵ月に救急研修を、次の6ヵ月に総合診療専門研修Ⅱを行います。
小児科研修は鳥取市立病院・ふれあい診療所(松江生協病院)・せいきょう子どもクリニックにて行います。外来では指導医の下で初診を数多く経験し、小児特有の疾患を含む日常的によく遭遇する症例や疾患の対応を経験します。
救急科研修は鳥取県立中央病院にて行います。救急科専門医指定施設において外科系・小児を含む全科の主に軽傷から中等症救急疾患の診療を経験します。救急診療では指導医の下で積極的に救急外来を担当し、軽傷・1次救急を中心に経験します。病棟では日常的によく遭遇する疾患の入院診療を担当し、外来・救急から入院に至る流れと基本的な入院ケアを学びます。
総合診療専門研修Ⅱは鳥取生協病院・出雲市民病院・松江生協病院にて行います。臓器別研修ではない急性期・亜急性期・慢性期にわたる多彩な疾患・健康問題に対応できる知識・技術を習得することを目標とします。小規模病院の診療では、一般的な医学的ケアに留まらず、患者を取り巻く様々な背景に基づく多種多様な問題が持ち込まれるため、通常のケースカンファレンスに加え、院内外の様々なスタッフや家族を交えたケアカンファレンスも開催し、これらの問題に対応する能力を養います。
1年目、2年目では、週1回診療所へのハーフデイもしくはワンデイバックを予定しています。
3年目の最初の6ヵ月は、連携施設において専攻医のニーズに合わせた選択ブロック研修を行います。次の6ヵ月は、総合診療専門研修Ⅰを弓ヶ浜診療所にて行います。非選択的な外来診療、在宅診療、および地域包括ケアの研修を行います。コミュニティにより近い診療所での研修は、特に家族志向型プライマリ・ケアを学ぶには格好のフィールドと考えています。
4年目12ヵ月は、総合診療専門研修Ⅰを弓ヶ浜診療所・大曲診療所にて行います。
連動研修時のローテート例
| 1年目 | 4月 | 5月 | 6月 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 1月 | 2月 | 3月 | |
| 施設名 | 松江生協病院/鳥取生協病院 | ||||||||||||
| 領域 | 内科 | ||||||||||||
| 週1回、ハーフデイバック/ワンデイバック研修 | |||||||||||||
| 2年目 | 4月 | 5月 | 6月 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 1月 | 2月 | 3月 | |
| 施設名 | 鳥取市立病院/ 松江生協病院/ せいきょう子どもクリニック |
鳥取県立中央病院 | 出雲市民病院/松江生協病院/ 鳥取生協病院 |
||||||||||
| 領域 | 小児科 | 救急 | 総診Ⅱ | ||||||||||
| 週1回、ハーフデイバック/ワンデイバック研修 | |||||||||||||
| 3年目 | 4月 | 5月 | 6月 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 1月 | 2月 | 3月 | |
| 施設名 | 松江生協病院/斐川生協病院/ 出雲市民病院/鳥取生協病院 |
弓ヶ浜診療所 | |||||||||||
| 領域 | その他 【推奨:精神(1か月)、整形(1か月)、産婦人科(2か月)、リハビリ(2か月)】 ※上記を推奨するが、連携施設に登録された分野において選択可能
|
総診Ⅰ | |||||||||||
| 4年目 | 4月 | 5月 | 6月 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 1月 | 2月 | 3月 | |
| 施設名 | 弓ヶ浜診療所/大曲診療所 | ||||||||||||
| 領域 | 総診Ⅰ | ||||||||||||
連動研修を行わず、総合診療専門研修後に2年間の単独プログラム研修時のローテート例
| 1年目 | 4月 | 5月 | 6月 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 1月 | 2月 | 3月 | |
| 施設名 | 弓ヶ浜診療所/大曲診療所 | ||||||||||||
| 領域 | 総診Ⅰ | ||||||||||||
| 2年目 | 4月 | 5月 | 6月 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 1月 | 2月 | 3月 | |
| 施設名 | 松江生協病院/斐川生協病院/ 出雲市民病院/鳥取生協病院 |
弓ヶ浜診療所 | |||||||||||
| 領域 | その他 【推奨:精神(1か月)、整形(1か月)、産婦人科(2か月)、リハビリ(2か月)】 ※上記を推奨するが、連携施設に登録された分野において選択可能
|
総診Ⅰ | |||||||||||
【本研修PGに関連した全体行事の年度スケジュール】
※SR1:1年次専攻医、SR2:2年次専攻医、SR3:3年次専攻医、SR4:4年次専攻医
| 月 | 全体行事予定 |
| 4 | ・ SR1: 研修開始。専攻医および指導医に提出用資料の配布 ・ SR2、SR3、SR4、研修修了予定者: 前年度分の研修記録が記載された研修手帳 を月末までに提出 ・ 指導医・PG 統括責任者:前年度の指導実績報告の提出 |
| 5 | ・ 第1回研修管理委員会:研修実施状況評価、修了判定 |
| 6 | ・ 研修修了者: 専門医認定審査書類を日本専門医機構へ提出 ・ プライマリ・ケア連合学会参加(発表)(開催時期は要確認) |
| 7 | ・ 研修修了者:専門医認定審査(筆記試験、実技試験) ・ 次年度専攻医の公募および説明会開催 |
| 8 | ・ プライマリ・ケア連合学会地方会演題公募(詳細は要確認) |
| 9 | ・ 第2回研修管理委員会:研修実施状況評価 ・ 公募締切(9月末) |
| 10 | ・ プライマリ・ケア連合学会地方会参加(発表)(開催時期は要確認) ・ SR1、SR2、SR3、SR4:研修手帳の記載整理(中間報告) ・ 次年度専攻医採用審査(書類及び面接) |
| 11 | ・ SR1、SR2、SR3 、SR4: 研修手帳の提出(中間報告) |
| 12 | ・ 第3回研修PG管理委員会:研修実施状況評価、採用予定者の承認 |
| 1 | ・ 経験省察研修録発表会 |
| 2 | |
| 3 | ・ その年度の研修終了 ・ SR1、SR2、SR3、SR4: 研修手帳の作成(年次報告)(書類は翌月に提出) ・ SR1、SR2、SR3、SR4: 研修PG評価報告の作成(書類は翌月に提出) ・ 指導医・PG統括責任者:指導実績報告の作成(書類は翌月に提出) |
3 アウトカム 目標
3-1 総合診療専門医の7つの資質・能力
総合診療専門医は、単に「幅広い疾患を診る」事で成り立つ訳ではありません。個人、家族、地域の日常的な健康問題に対応するため、必要な医学知識・技術の修得はもちろん、個人・家族・地域に対するケアの理論を学び実践を重ね、医療・介護・福祉のチームとしてのパフォーマンスを最大限発揮するための一翼を担い、プロフェッショナリズムを示すことが必要です。
それは総合診療専門医の7つの資質・能力として以下のとおり提示されており、専攻医は専門研修を通してこれらのパフォーマンスを示す事が求められます。(各項目の詳細は、総合診療専門医専門研修カリキュラムの到達目標を参照)
- 1.包括的統合アプローチ
- 2.一般的な健康問題に対する診療能力
- 3.患者中心の医療・ケア
- 4.連携重視のマネジメント
- 5.地域包括ケアを含む地域志向アプローチ
- 6.公益に資する職業規範
- 7.多様な診療の場に対応する能力
上記7つの資質・能力を有し総合診療を実践するために必要な医学知識・技術・態度があり、経験すべき疾患や病態、手技の項目があります。それら「テクニカルスキル」を修得する事が重要です。
3-2 専攻医の到達目標(修得すべき知識、技能など)
修得すべき専門知識・専門技能、経験すべき疾患・病態・診察・検査・手技・処置等については、研修手帳ならびに総合診療専門医専門研修カリキュラムに準じます。(詳細は後述の『研修目標と研修の場』、および『総合診療専門医専門研修カリキュラム』該当項目を参照。)
3-3 マイルストーン
各年次においてのパフォーマンスレベルは、以下の段階に達している事が必要です。
- 1年次修了時には、患者の情報を過不足なく明確に指導医や関連職種に報告し、健康問題を迅速かつ正確に同定することができる。
- 2年次修了時には、診断や治療プロセスも標準的で患者を取り巻く背景も安定しているような比較的単純な健康問題に対して的確なマネジメントを提供することができる。
- 3年次修了時には、多疾患合併で診断や治療プロセスに困難さがあったり、患者を取り巻く背景も疾患に影響したりしているような複雑な健康問題に対しても的確なマネジメントを提供することができ、かつ指導できる。
- 4年次修了時には、他職種チームによるマネジメントのリーダーシップをとることができ、行動変容、地域包括ケアを含めた総合診療科的なアプローチを実施できる。
3-4 本プログラムの一般目標
上記を踏まえ、本プログラムの一般目標を以下に設定します。具体的な個別目標については研修過程の中で、レジデント自身がPre-Assessmentを行い、ニーズをもとに知識・技術・態度のそれぞれにおいて設定します。
- ① 山陰の診療所において、非選択的な外来医療、在宅診療、保健予防活動、地域包括的ケア(多職種連携)をおこなえる家庭医療専門医に必要な能力を獲得する
(診療所、病院でのOJT(On-the-Job Training)、指導医のフィードバック、経験省察研修録(ポートフォリオ)の作成、レジデントデイへの参加、研修終了後専門医試験の受験) - ② 指導医として学習者中心の臨床教育を実施できるようになる
(指導医講習会への参加、病院、診療所での初期研修医、学生指導の実践、経験省察研修録(ポートフォリオ)の作成) - ③ 研究者として臨床疫学、行動科学、地域志向性プライマリ・ケアに関する研究や実践の基礎的能力をもち、地域の健康問題に対して科学的な視点でアプローチできる
(学会参加、学会発表を支援。3~4年目でリサーチを行う(研究計画書を作成し、実施発表する)) - ④ 世界標準的な知識を常にアップデートし自己決定型学習者として生涯学習ができるようになる
(病院診療所でのOJT、EBMによる問題解決に関した経験省察研修録(ポートフォリオ)の作成) - ⑤ 多職種連携の臨床実践の中でチームワークの調整、リーダーシップが発揮できるようになる
(病院診療所でのOJT、多職種参加のカンファレンスへの参加、多職種からの定期的なフィードバック) - ⑥ 医療生協の意義、使命を理解し、地域の住民との協同をすすめ経済的、社会的困難な住民の生活を支援できるようになる
(学習会への参加、診療所でのOJT、経験省察研修録(ポートフォリオ)の作成、医療生協班会への参加(住民への健康教育の実施))
4 学問的姿勢について
専攻医は、総合診療専門研修を通じて自己研鑚・他者への教育を行う姿勢が求められます。それは、自己の診療能力の維持・向上を図る、後進の育成も含む今後の総合診療の発展に寄与する、という観点から非常に重要です。
総合診療専門研修では以下の3点の学問的姿勢を身につけます。
4-1 自己主導型学習
医師はプロフェッションとして生涯に渡り自己研鑚を行う必要があります。成人学習のモデルの1つである自己主導型学習(Self-Directed Learning:SDL)を身につけ、実践していきます。プログラム1~2年目に自己主導型学習についての基本理論を指導医より教授し、On the Job Trainingとして日常臨床での疑問をインターネットの二次文献(DynaMed、Up to Dateなど)を活用して解決します。
4-2 教育
学生・研修医に対して1対1の教育、学生・研修医向けにテーマ別の教育目的のセッションを企画・実施し・評価・改善する、専門職連携教育を提供する、という3点の教育活動が求められます。具体的には、以下の機会を活用し教育に携わります。
- 島根大学医学部および鳥取大学医学部医学科6年生のクリニカル・クラークシップを毎年受け入れています。その際の学生指導、学生へのレクチャーを担当します。
- 院内他職種(看護師、セラピスト等)への教育セッションを担当します。
- 上記教育活動の実施のために、医学教育学の基本的理論の教授、ならびに教育活動の計画・実施に必要な知識・技術の教授をプログラム1~2年目に指導医陣より行います(後述する家庭医療セミナーの機会に行います)。
4-3 リサーチ
日常臨床より生じたクリニカルクエスチョンをリサーチクエスチョンへ発展させ、家庭医療・医学教育のリサーチを行います。プログラム1~2年目にリサーチに関する基本知識の教授を指導医陣より行います。1年目よりリサーチクエスチョンの作成、リサーチプロトコールの作成を開始します。
リサーチの立案・実施にあたり、日本医療福祉生協連家庭医療学開発センター(Centre for Family Medicine Development:CFMD)の支援を適宜受け、リサーチクエスチョンの設定、研究実施計画書の作成、リサーチの実施、発表、論文化を行います。
専門研修中に学会での1回以上の筆頭演者として演題発表を必須とします(口演、ポスターは問いません)。また、筆頭執筆者、あるいは共同執筆者として論文作成に関わることを必須とします。
5 教育方略
総合診療専門研修の教育方略は、フィールド・総合診療の実践・教育で構成されます。
総合診療のフィールドにおいて、実践と省察を繰り返し、総合診療指導医からの教育的指導を受けることが総合診療専門研修の根幹です。
総合診療を実践しているフィールドにおいて実践を繰り返しつつ、総合診療の指導医から直接指導を受け総合診療の思考・言語のシャワーを浴び続けることで、総合診療専門医としての成長が得られます。各科ローテイトだけで総合診療専門医になれる訳ではないという大きな理由がそこにあります。総合診療専門研修を主軸としつつ、内科・小児科・救急研修、その他の領域研修において総合診療専門医として必要な領域別知識技術を修得します。
総合診療専門研修(Ⅱ)は、中小病院での一般外来診療、病棟診療の研修です。質の高い慢性疾患管理、継続性を活かした診療、患者中心の医療技法の修練が重要な研修内容です。病棟は臓器別ではない急性期・亜急性期・回復期・緩和ケアに加え地域包括ケアシステムを担う入院診療を行っており、common diseaseの入院診療、複数の健康問題・co-morbidityへの対応、終末期医療、リハ医療を経験します。特に当プログラムでは、リハ科専門医との連携によるリハ医療、多職種共同で行う退院支援について学べることが大きな特徴です。
総合診療専門研修(Ⅰ)では、都市型診療所または中山間地診療所での外来診療、在宅訪問診療、地域保健活動の研修を行います。病院の外来よりも更に非選択的な外来診療、小児予防接種、24時間対応の訪問診療(施設往診も含む)・在宅ターミナルケアや難病患者の在宅医療(麻薬使用や人工呼吸器管理を含む)、地域連携での介護リソースの活用、園医活動、医療生協組合員との健康保健活動を経験できます。
4年間を通じ、総合診療専門研修施設での継続診療を行います。領域別研修中もハーフデイバックあるいはワンデイバックにより、総合診療専門研修施設での外来診療もしくは訪問診療で継続して総合診療に触れる事で、総合診療専攻医としてのアイデンティティを担保します。
オリエンテーションは内科研修中に統括責任者、指導医により行います。
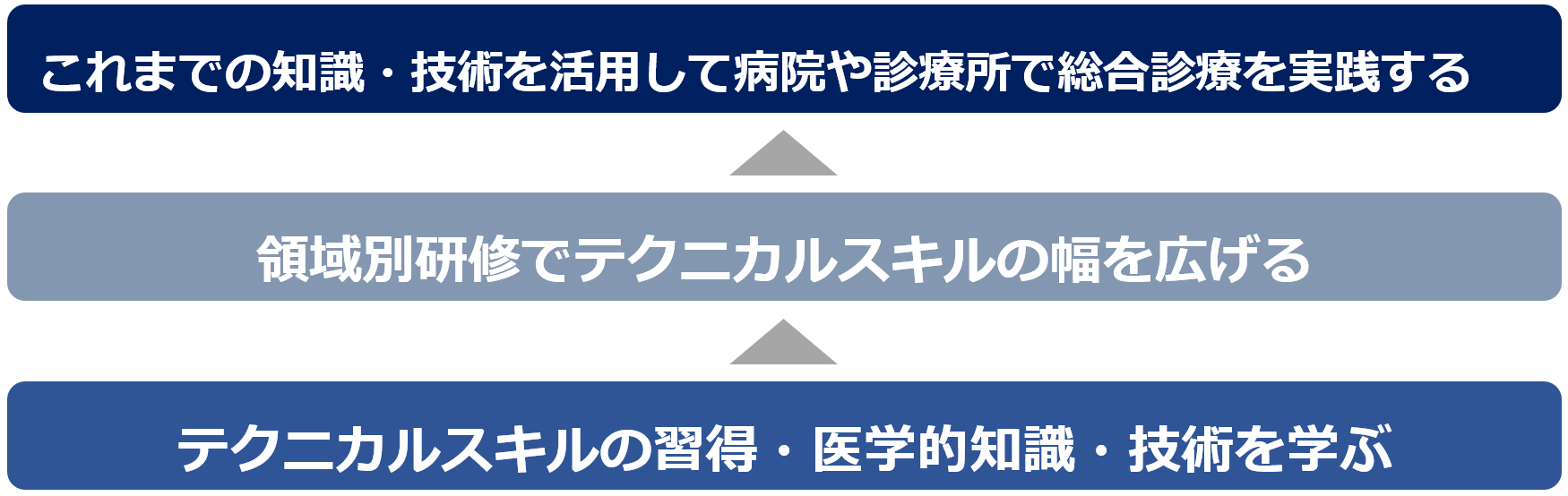
1年目はテクニカルスキルの修得・医学的知識・技術を学びます。
2年目は領域別研修でテクニカルスキルの幅を広げ、後半よりそれらの知識・技術を活用して、総合診療専門研修(Ⅱ)へ進み、病院での総合診療を実践します。
3~4年目の総合診療専門研修(Ⅰ)18ヶ月では総合診療専門研修の総決算と位置づけ、地域を診る専門医としての研修に臨みます。
5-1 総合診療の場 研修施設
【専門研修基幹施設】
弓ヶ浜診療所
必修:総合診療専門研修Ⅰ
【専門研修連携施設】
出雲市民病院
必修:総合診療専門研修Ⅱ
選択:放射線科
大曲診療所
必修:総合診療専門研修Ⅰ
斐川生協病院
選択:眼科
松江生協病院
必修:総合診療専門研修Ⅱ、内科、小児科
選択:外科、整形外科、産婦人科、泌尿器科、耳鼻咽喉科、リハビリテーション科
鳥取県立中央病院
必修:救急
鳥取市立病院
必修:小児科
せいきょう子どもクリニック
必修:小児科
鳥取生協病院
必修:総合診療専門研修Ⅱ、内科
選択:外科、精神科、リハビリテーション科、緩和ケア科、脳神経外科
週間スケジュール例
基幹施設(弓ヶ浜診療所)
【総合診療専門研修(Ⅰ)】
| 月 | 火 | 水 | 木 | 金 | 土 | |
| 午前 | 外来 | 外部研修 | 外来 | 外来 | 外来 | 外来 |
| 午後 | 往診 | 往診 | カンファレンス 往診 |
会議等 | 往診 | |
| 夕方 | 振り返り | 家庭医療セミナー | 夜間外来 |
連携施設(出雲市民病院)
【総合診療専門研修(Ⅱ)】
| 月 | 火 | 水 | 木 | 金 | 土 | |
| 午前 | 診療所研修 | 外来 | 病棟回診 | 外来 | 救急外来 | 病棟回診 |
| 午後 | 救急外来 | 病棟回診 | 病棟カンファレンス | 病棟回診 | 検査・処置等 | |
| 夕方 | 振り返り | 家庭医療セミナー |
連携施設(鳥取生協病院)
【内科】
| 月 | 火 | 水 | 木 | 金 | 土 | |
| 午前 | 病棟回診 | 外来 | 内視鏡検査 | 救急外来 | 外来 | 病棟回診 |
| 午後 | 診療所研修 | 訪問診療 カンファレンス |
内視鏡検査 病棟回診 |
内視鏡検査 カンファレンス |
救急外来 振り返り |
連携施設(鳥取市立病院)
【小児科】
| 月 | 火 | 水 | 木 | 金 | 土 | |
| 午前 | 外来 | 外来 | 外来 | 外来 | 外来 | |
| 午後 | 診療所研修 | 病棟回診 健診 |
病棟回診 | 病棟回診 健診 |
病棟回診 予防接種 |
連携施設(鳥取県立中央病院)
【救急科】
| 月 | 火 | 水 | 木 | 金 | 土 | |
| 午前 | カンファレンス ER |
カンファレンス ER |
カンファレンス ER |
カンファレンス ER |
カンファレンス ER |
|
| 午後 | 診療所研修 | ER | ER | ER | ER |
【当プログラムの研修目標及び研修の場】(総合診療専門研修カリキュラム、研修手帳より)
◎:主たる研修の場 ○:従たる研修の場
| 総合診療専門研修Ⅰ | 総合診療専門研修Ⅱ | 内科 | 小児科 | 救急科 | 他の領域別研修 | |
| Ⅰ。一般的な症候及び疾患へのへの評価及び治療に必要な診察及び検査・治療手技 以下に示す検査・治療手技のうち、※印の項目は90%以上の経験が必須だが、それ以外についてもできる限り経験することが望ましい。 |
||||||
| (ア)身体診察 | ||||||
| ※①小児の一般的身体診察及び乳幼児の発達スクリーニング診察を実施できる。 | ○ | ◎ | ||||
| ※②成人患者への身体診察(直腸、前立腺、陰茎、精巣、鼠径、乳房、筋骨格系、神経系、皮膚を含む)を実施できる | ◎ | ◎ | ◎ | ◎ | ○ | |
| ※③高齢患者への高齢者機能評価を目的とした身体診察(歩行機能、転倒・骨折リスク評価など)や認知機能検査(HDS-R、MMSEなど)を実施できる。 | ◎ | ◎ | ○ | |||
| ※④耳鏡・鼻鏡・眼底鏡による診察を実施できる。 | ○ | ◎ | ○ | |||
| ※⑤死亡診断を実施し、死亡診断書を作成できる。 | ◎ | ◎ | ○ | ○ | ||
| ⑥死体検案を警察担当者とともに実施し、死体検案書を作成できる。 | ○ | ○ | ◎ | |||
| (イ)実施すべき手技 | ||||||
| ※①各種の採血法(静脈血・動脈血)、簡易機器による血液検査・簡易血糖測定・簡易凝固能検査 | ○ | ◎ | ◎ | ◎ | ◎ | |
| ※②採尿法(導尿法を含む) | ○ | ◎ | ◎ | ◎ | ◎ | |
| ※③注射法(皮内・皮下・筋肉・静脈内・点滴・成人及び小児静脈確保法、中心静脈確保法) | ○ | ◎ | ○ | ◎ | ◎ | |
| ※④穿刺法(腰椎・膝関節・肩関節・胸腔・腹腔・骨髄を含む) | ○ | ◎ | ◎ | ○ | ◎ | |
| (ウ)検査の適応の判断と結果の解釈が必要な検査 | ||||||
| ※①単純X線検査(胸部・腹部・KUB・骨格系を中心に) | ◎ | ◎ | ○ | ○ | ○ | |
| ※②心電図検査・ホルター心電図検査・負荷心電図検査 | ◎ | ◎ | ○ | ○ | ||
| ※③超音波検査(腹部・表在・心臓、下肢静脈) | ◎ | ◎ | ○ | ○ | ||
| ※④生体標本(喀痰、尿、皮膚等)に対する顕微鏡的診断 | ◎ | ○ | ○ | |||
| ※⑤呼吸機能検査 | ○ | ◎ | ○ | |||
| ※⑥オージオメトリーによる聴力評価及び視力検査表による視力評価 | ○ | ○ | ||||
| ⑦消化管内視鏡(上部) | ○ | ○ | ◎ | |||
| ⑧消化管内視鏡(下部) | ○ | ◎ | ||||
| ⑨造影検査(胃透視、注腸透視、DIP) | ○ | ○ | ◎ | |||
| ※⑩頭・頚・胸部単純CT、腹部単純・造影CT | ◎ | ◎ | ○ | ◎ | ||
| ⑪頭部MRI/MRA | ◎ | ◎ | ○ | ◎ | ||
| (エ)救急処置 | ||||||
| ※①新生児、幼児、小児の心肺蘇生法(PALS) | ○ | ○ | ○ | ○ | ○ | |
| ※②成人心肺蘇生法(ICLSまたはACLS)または内科救急・ICLS講習会(JMECC) | ○ | ○ | ○ | ◎ | ||
| ※③外傷救急(JATEC) | ◎ | |||||
| (オ)薬物治療 | ||||||
| ※①使用頻度の多い薬剤の副作用・相互作用・形状・薬価・保険適応を理解して処方することができる。 | ◎ | ◎ | ◎ | ○ | ○ | |
| ※②適切な処方箋を記載し発行できる。 | ◎ | ◎ | ◎ | |||
| ※③処方、調剤方法の工夫ができる。 | ◎ | ○ | ◎ | ◎ | ○ | |
| ※④調剤薬局との連携ができる。 | ◎ | ○ | ○ | |||
| ⑤麻薬管理ができる。 | ○ | ◎ | ○ | |||
| (カ)治療法 | ||||||
| ※①簡単な切開・異物摘出・ドレナージ | ◎ | ○ | ◎ | ○ | ||
| ※②止血・縫合法及び閉鎖療法 | ○ | ○ | ◎ | ○ | ||
| ※③簡単な脱臼の整復 | ○ | ○ | ○ | ◎ | ○ | |
| ※④局所麻酔(手指のブロック注射を含む) | ○ | ○ | ◎ | ○ | ||
| ※⑤トリガーポイント注射 | ◎ | ○ | ○ | |||
| ※⑥関節注射(膝関節・肩関節等) | ○ | ◎ | ○ | |||
| ※⑦静脈ルート確保および輸液管理(IVHを含む) | ○ | ◎ | ○ | ○ | ||
| ※⑧経鼻胃管及びイレウス管の挿入と管理 | ○ | ◎ | ○ | ◎ | ||
| ※⑨胃瘻カテーテルの交換と管理 | ○ | ◎ | ○ | |||
| ※⑩導尿及び尿道留置カテーテル・膀胱瘻カテーテルの留置及び交換 | ○ | ◎ | ○ | |||
| ※⑪褥瘡に対する被覆治療及びデブリードマン | ◎ | ◎ | ○ | |||
| ※⑫在宅酸素療法の導入と管理 | ◎ | ○ | ○ | |||
| ※⑬人工呼吸器の導入と管理 | ○ | ○ | ◎ | |||
| ⑭輸血法(血液型・交差適合試験の判定や在宅輸血のガイドラインを含む) | ○ | ○ | ||||
| ⑮各種ブロック注射(仙骨硬膜外ブロック・正中神経ブロック等) | ○ | ○ | ||||
| ⑯小手術(局所麻酔下での簡単な切開・摘出・止血・縫合法) | ○ | ○ | ◎ | |||
| ※⑰包帯・テーピング・副木・ギプス等による固定法 | ○ | ○ | ◎ | ○ | ||
| ⑱穿刺法(胸腔穿刺・腹腔穿刺・骨髄穿刺等) | ◎ | ◎ | ○ | ◎ | ||
| ※⑲鼻出血の一時的止血 | ◎ | ○ | ||||
| ※⑳耳垢除去、外耳道異物除去 | ○ | ◎ | ○ | |||
| ㉑咽喉頭異物の除去(間接喉頭鏡、上部消化管内視鏡などを使用) | ◎ | ◎ | ||||
| ㉒睫毛抜去 | ◎ | |||||
| Ⅱ。一般的な症候への適切な対応と問題解決 以下に示す症候すべてにおいて、臨床推論に基づく鑑別診断および、初期対応(他の専門医へのコンサルテーションを含む)を適切に実施できる。 |
||||||
| ショック | ○ | ○ | ○ | ◎ | ||
| 急性中毒 | ○ | ○ | ○ | ◎ | ||
| 意識障害 | ○ | ○ | ○ | ◎ | ||
| 疲労・全身倦怠感 | ◎ | ◎ | ○ | |||
| 心肺停止 | ○ | ○ | ○ | ◎ | ||
| 呼吸困難 | ○ | ○ | ○ | ◎ | ||
| 身体機能の低下 | ◎ | ○ | ||||
| 不眠 | ◎ | ○ | ||||
| 食欲不振 | ◎ | ○ | ○ | |||
| 体重減少・るいそう | ◎ | ○ | ○ | |||
| 体重増加・肥満 | ◎ | ◎ | ||||
| 浮腫 | ◎ | ◎ | ○ | |||
| リンパ節腫脹 | ◎ | ◎ | ○ | ○ | ||
| 発疹 | ◎ | ◎ | ◎ | ○ | ○ | |
| 黄疸 | ○ | ◎ | ◎ | |||
| 発熱 | ◎ | ◎ | ◎ | ◎ | ◎ | |
| 認知能の障害 | ◎ | ◎ | ○ | |||
| 頭痛 | ◎ | ◎ | ○ | ○ | ◎ | |
| めまい | ◎ | ◎ | ○ | ◎ | ||
| 失神 | ○ | ◎ | ○ | ◎ | ||
| 言語障害 | ○ | ◎ | ||||
| けいれん発作 | ○ | ○ | ○ | ◎ | ◎ | |
| 視力障害・視野狭窄 | ◎ | ○ | ◎ | |||
| 目の充血 | ◎ | ○ | ◎ | |||
| 聴力障害・耳痛 | ◎ | ○ | ○ | |||
| 鼻漏・鼻閉 | ◎ | ○ | ○ | |||
| 鼻出血 | ◎ | ◎ | ○ | |||
| さ声 | ◎ | ○ | ||||
| 胸痛 | ◎ | ◎ | ○ | ◎ | ||
| 動悸 | ◎ | ◎ | ○ | ◎ | ||
| 咳・痰 | ◎ | ◎ | ○ | ◎ | ◎ | |
| 咽頭痛 | ◎ | ◎ | ○ | ◎ | ◎ | |
| 誤嚥 | ○ | ◎ | ○ | ○ | ○ | |
| 誤飲 | ○ | ◎ | ○ | |||
| 嚥下困難 | ○ | ◎ | ○ | ○ | ○ | |
| 吐血・下血 | ○ | ◎ | ○ | ○ | ◎ | |
| 嘔気・嘔吐 | ◎ | ◎ | ○ | ◎ | ◎ | |
| 胸やけ | ◎ | ◎ | ○ | ○ | ||
| 腹痛 | ◎ | ◎ | ○ | ◎ | ◎ | |
| 便通異常 | ◎ | ◎ | ○ | ○ | ||
| 肛門・会陰部痛 | ◎ | ○ | ○ | |||
| 熱傷 | ◎ | ○ | ○ | ◎ | ○ | |
| 外傷 | ◎ | ○ | ||||
| 褥瘡 | ◎ | ◎ | ○ | |||
| 背部痛 | ◎ | ○ | ○ | |||
| 腰痛 | ◎ | ○ | ○ | |||
| 関節痛 | ○ | ○ | ○ | |||
| 歩行障害 | ◎ | ◎ | ○ | |||
| 四肢のしびれ | ◎ | ◎ | ○ | |||
| 肉眼的血尿 | ◎ | ◎ | ○ | |||
| 排尿障害(尿失禁・排尿困難) | ◎ | ◎ | ○ | |||
| 乏尿・尿閉 | ◎ | ◎ | ○ | ○ | ||
| 多尿 | ◎ | ○ | ○ | |||
| 不安 | ◎ | ◎ | ○ | |||
| 気分の障害(うつ) | ◎ | ○ | ◎ | |||
| 興奮 | ◎ | |||||
| 女性特有の訴え・症状 | ◎ | ◎ | ||||
| 妊婦の訴え・症状 | ◎ | ○ | ○ | ○ | ◎ | |
| 成長・発達の障害 | ○ | ◎ | ||||
| Ⅲ 一般的な疾患・病態に対する適切なマネジメント 以下に示す一般的な疾患・病態について、必要に応じて他の専門医・医療職と連携をとりながら、適切なマネジメントができる。また、 ( )内は主たる疾患であるが、例示である。 ※印の疾患・病態群は90%以上の経験が必須だが、それ以外についてもできる限り経験することが望ましい。 |
||||||
| (1)血液・造血器・リンパ網内系疾患 | ||||||
| ※[1]貧血(鉄欠乏貧血、二次性貧血) | ◎ | ◎ | ◎ | ○ | ○ | |
| [2]白血病 | ◎ | |||||
| [3]悪性リンパ腫 | ◎ | |||||
| [4]出血傾向・紫斑病 | ○ | ◎ | ○ | |||
| (2)神経系疾患 | ||||||
| ※[1]脳・脊髄血管障害(脳梗塞、脳内出血、くも膜下出血) | ○ | ◎ | ◎ | ◎ | ◎ | |
| ※[2]脳・脊髄外傷(頭部外傷、急性硬膜外・硬膜下血腫) | ○ | ◎ | ◎ | |||
| ※[3]変性疾患(パーキンソン病) | ○ | ◎ | ◎ | |||
| ※[4]脳炎・髄膜炎 | ○ | ◎ | ◎ | ◎ | ||
| ※[5]一次性頭痛(片頭痛、緊張型頭痛、群発頭痛) | ◎ | ◎ | ○ | ○ | ||
| (3)皮膚系疾患 | ||||||
| ※[1]湿疹・皮膚炎群(接触皮膚炎、アトピー性皮膚炎、皮脂欠乏性皮膚炎) | ◎ | ○ | ◎ | ◎ | ||
| ※[2]蕁麻疹 | ◎ | ◎ | ○ | ◎ | ||
| ※[3]薬疹 | ◎ | ◎ | ◎ | ○ | ○ | ◎ |
| ※[4]皮膚感染症(伝染性膿痂疹、蜂窩織炎、白癬症、カンジダ症、尋常性ざ瘡、感染性粉瘤、伝染性軟属腫、疥癬) | ◎ | ○ | ◎ | ◎ | ||
| (4)運動器(筋骨格)系疾患 | ||||||
| ※[1]骨折(脊椎圧迫骨折、大腿骨頸部骨折、橈骨骨折) | ○ | ◎ | ◎ | |||
| ※[2]関節・靱帯の損傷及び障害(変形性関節症、捻挫、肘内障、腱板炎) | ○ | ◎ | ◎ | |||
| ※[3]骨粗鬆症 | ◎ | ○ | ○ | ◎ | ||
| ※[4]脊柱障害(腰痛症、腰椎椎間板ヘルニア、腰部脊柱管狭窄症) | ◎ | ○ | ◎ | |||
| (5)循環器系疾患 | ||||||
| ※[1]心不全 | ◎ | ◎ | ◎ | ◎ | ||
| ※[2]狭心症、心筋梗塞 | ○ | ○ | ◎ | ◎ | ||
| [3]心筋症 | ○ | ○ | ○ | |||
| ※[4]不整脈(心房細動、房室ブロック) | ○ | ○ | ◎ | ◎ | ||
| [5]弁膜症(僧帽弁膜症、大動脈弁膜症) | ◎ | ◎ | ◎ | |||
| ※[6]動脈疾患(動脈硬化症、大動脈瘤) | ○ | ○ | ◎ | ○ | ||
| ※[7]静脈・リンパ管疾患(深部静脈血栓症、下肢静脈瘤、リンパ浮腫) | ◎ | ◎ | ◎ | |||
| ※[8]高血圧症(本態性、二次性) | ◎ | ◎ | ◎ | |||
| (6)呼吸器系疾患 | ||||||
| ※[1]呼吸不全(在宅酸素療法含む) | ◎ | ◎ | ◎ | ○ | ◎ | |
| ※[2]呼吸器感染症(急性上気道炎、気管支炎、肺炎) | ◎ | ◎ | ◎ | ◎ | ◎ | |
| ※[3]閉塞性・拘束性肺疾患(気管支喘息、気管支拡張症、慢性閉塞性肺疾患、塵肺) | ◎ | ◎ | ◎ | ◎ | ◎ | |
| [4]肺循環障害(肺塞栓・肺梗塞) | ○ | ◎ | ◎ | |||
| ※[5]異常呼吸(過換気症候群、睡眠時無呼吸症候群) | ○ | ◎ | ◎ | ◎ | ||
| ※[6]胸膜・縦隔・横隔膜疾患(自然気胸、胸膜炎) | ○ | ◎ | ◎ | ◎ | ||
| [7]肺癌 | ◎ | ◎ | ◎ | |||
| (7)消化器系疾患 | ||||||
| ※[1]食道・胃・十二指腸疾患(食道静脈瘤、胃癌、消化性潰瘍、胃・十二指腸炎、逆流性食道炎) | ◎ | ◎ | ◎ | ○ | ||
| ※[2]小腸・大腸疾患(イレウス、急性虫垂炎、痔核・痔瘻、過敏性腸症候群、憩室炎、大腸癌) | ◎ | ◎ | ◎ | ○ | ○ | |
| ※[3]胆嚢・胆管疾患(胆石、胆嚢炎、胆管炎) | ◎ | ○ | ◎ | |||
| ※[4]肝疾患(ウイルス性肝炎、急性・ 慢性肝炎、肝硬変、肝癌、アルコール性肝障害、薬物性肝障害) | ○ | ◎ | ◎ | ○ | ||
| ※[5]膵臓疾患(急性・慢性膵炎) | ○ | ◎ | ◎ | ○ | ||
| ※[6]横隔膜・腹壁・腹膜疾患(腹膜炎、急性腹症、鼠径ヘルニア) | ◎ | ◎ | ◎ | ○ | ◎ | |
| (8)腎・尿路系(体液・電解質バランスを含む)疾患 | ||||||
| ※[1]腎不全(急性・慢性腎不全、透析) | ○ | ◎ | ◎ | ○ | ||
| [2]原発性糸球体疾患(急性・慢性糸球体腎炎症候群、ネフローゼ症候群) | ○ | ◎ | ○ | ○ | ||
| ※[3]全身性疾患による腎障害(糖尿病性腎症) | ◎ | ◎ | ◎ | |||
| ※[4]泌尿器科的腎・尿路疾患(尿路結石、尿路感染症、過活動膀胱) | ◎ | ◎ | ◎ | ◎ | ||
| (9)妊娠分娩と生殖器疾患 | ||||||
| [1]妊娠分娩(正常妊娠、流産、早産、正常分娩、産科出血、産褥) | ◎ | |||||
| ※[2]妊婦・授乳婦・褥婦のケア(妊婦・授乳婦への投薬、乳腺炎) | ○ | ◎ | ||||
| ※[3]女性生殖器及びその関連疾患(月経異常《無月経を含む》、不正性器出血、更年期障害、外陰・腟・骨盤内感染症、骨盤内腫瘍、乳腺腫瘍) | ○ | ◎ | ||||
| ※[4]男性生殖器疾患(前立腺疾患、勃起障害) | ○ | ○ | ◎ | |||
| (10)内分泌・栄養・代謝系疾患 | ||||||
| [1]視床下部・下垂体疾患(下垂体機能障害) | ◎ | |||||
| ※[2]甲状腺疾患(甲状腺機能亢進症、甲状腺機能低下症) | ◎ | ◎ | ◎ | |||
| [3]副腎不全 | ◎ | |||||
| ※[4]糖代謝異常(糖尿病、糖尿病の合併症、低血糖) | ◎ | ◎ | ◎ | |||
| ※[5]脂質異常症 | ◎ | ◎ | ◎ | |||
| ※[6]蛋白及び核酸代謝異常(高尿酸血症) | ◎ | ◎ | ◎ | |||
| (11)眼・視覚系疾患 | ||||||
| [1]屈折異常(近視、遠視、乱視) | ◎ | |||||
| ※[2]角結膜炎(アレルギー性結膜炎) | ◎ | ◎ | ||||
| [3]白内障 | ◎ | ◎ | ||||
| [4]緑内障 | ○ | ◎ | ◎ | |||
| [5]糖尿病、高血圧・動脈硬化による眼底変化 | ◎ | |||||
| (12)耳鼻・咽喉・口腔系疾患 | ||||||
| ※[1]中耳炎 | ◎ | ◎ | ◎ | ◎ | ||
| ※[2]急性・慢性副鼻腔炎 | ◎ | ◎ | ○ | ◎ | ||
| ※[3]アレルギー性鼻炎 | ◎ | ◎ | ◎ | ◎ | ||
| ※[4]咽頭炎(扁桃炎、扁桃周囲膿瘍) | ◎ | ◎ | ◎ | ◎ | ||
| [5]外耳道・鼻腔・咽頭・喉頭・食道の代表的な異物 | ○ | ○ | ○ | ◎ | ◎ | |
| (13)精神・神経系疾患 | ||||||
| [1]症状精神病 | ○ | ○ | ◎ | ◎ | ||
| ※[2]認知症(アルツハイマー型、血管型) | ◎ | ◎ | ○ | ◎ | ||
| ※[3]依存症(アルコール依存、ニコチン依存) | ◎ | ○ | ◎ | |||
| ※[4]うつ病 | ◎ | ◎ | ||||
| [5]統合失調症 | ○ | ◎ | ||||
| ※[6]不安障害(パニック障害) | ◎ | ◎ | ◎ | |||
| ※[7]身体症状症(身体表現性障害)、適応障害 | ◎ | ◎ | ||||
| ※[8]不眠症 | ◎ | ◎ | ◎ | |||
| (14)感染症 | ||||||
| ※[1]ウイルス感染症(インフルエンザ、麻疹、風疹、水痘、ヘルペス、流行性耳下腺炎、HIV) | ◎ | ○ | ○ | ◎ | ||
| ※[2]細菌感染症(ブドウ球菌、MRSA、A群レンサ球菌、クラミジア) | ◎ | ◎ | ○ | |||
| [3]結核 | ◎ | |||||
| [4]真菌感染症 | ◎ | ○ | ◎ | |||
| [5]性感染症 | ○ | ◎ | ||||
| [6]寄生虫疾患 | ○ | ○ | ||||
| (15)免疫・アレルギー疾患 | ||||||
| ※[1]膠原病とその合併症(関節リウマチ、SLE、リウマチ性多発筋痛症、シェーグレン症候群) | ◎ | ◎ | ◎ | |||
| [2]アレルギー疾患 | ○ | ○ | ◎ | ◎ | ||
| ※[3]アナフィラキシー | ○ | ○ | ◎ | ◎ | ◎ | |
| (16)物理・化学的因子による疾患 | ||||||
| ※[1]中毒(アルコール、薬物) | ◎ | ◎ | ◎ | |||
| [2]環境要因による疾患(熱中症、寒冷による障害) | ◎ | ◎ | ◎ | |||
| ※[3]熱傷 | ◎ | ◎ | ◎ | |||
| (17)小児疾患 | ||||||
| [1]小児けいれん性疾患 | ◎ | ◎ | ||||
| ※[2]小児ウイルス感染症(麻疹、流行性耳下腺炎、水痘、突発性発疹、インフルエンザ、RS、ロタ) | ◎ | ◎ | ||||
| ※[3]小児細菌感染症 | ○ | ◎ | ||||
| ※[4]小児喘息 | ○ | ◎ | ◎ | |||
| [5]先天性心疾患 | ◎ | |||||
| [6]発達障害(自閉症スペクトラム、学習障害、ダウン症、精神遅滞) | ○ | ◎ | ◎ | |||
| [7]小児虐待の評価 | ○ | ◎ | ◎ | |||
| (18)加齢と老化 | ||||||
| ※[1]高齢者総合機能評価 | ◎ | ◎ | ||||
| ※[2]老年症候群(誤嚥、転倒、失禁、褥瘡) | ◎ | ◎ | ||||
| (19)悪性腫瘍 | ||||||
| ※[1]維持治療期の悪性腫瘍 | ◎ | ◎ | ◎ | ◎ | ||
| ※[2]緩和ケア | ◎ | ◎ | ◎ | |||
| Ⅳ 医療・介護の連携活動 以下に示す診療を適切に実施することができる。 |
||||||
| (1)介護認定審査に必要な主治医意見書の作成 | ◎ | ◎ | ||||
| (2)各種の居宅介護サービスおよび施設介護サービスについて、患者・家族に説明し、その適応を判断 | ◎ | ◎ | ||||
| (3)ケアカンファレンスにおいて、必要な場合には進行役を担い、医師の立場から適切にアドバイスを提供 | ◎ | ◎ | ||||
| (4)グループホーム、老健施設、特別養護老人ホームなどの施設入居者の日常的な健康管理を実施 | ◎ | ◎ | ||||
| (5)施設入居者の急性期の対応と入院適応の判断を、医療機関と連携して実施 | ◎ | ◎ | ||||
| V 保健事業・予防医療 以下に示すケアや活動を適切に提供・実践することができる。 |
||||||
| (1)特定健康診査の事後指導 | ◯ | ◎ | ||||
| (2)特定保健指導への協力 | ◯ | ◎ | ||||
| (3)各種がん検診での要精査者に対する説明と指導 | ◎ | ◎ | ||||
| (4)保育所、幼稚園、小学校、中学校において、健診や教育などの保健活動に協力 | ◎ | ○ | ||||
| (5)産業保健活動に協力 | ◎ | ○ | ||||
| (6)健康教室(高血圧教室・糖尿病教室など)の企画・運営に協力 | ◎ | ○ | ||||
| Ⅵ 在宅医療 以下に示すケアを適切に提供・実践することができる。 |
||||||
| (1)主治医として在宅医療を10例以上経験(看取りの症例を含むことが望ましい) | ◎ | ○ | ○ | |||
5-2 総合診療の実践
① 一般外来
主に総合診療専門研修(Ⅰ)(Ⅱ)、小児科研修中に行います。
- 継続性、近接性を活かした一般外来診療を行います。
- 一般的な慢性疾患や複数の健康問題の長期管理において、EBMに基づいた質の高い診療を行います。
- 患者中心の医療技法を活用し、共通基盤の形成を行うことで患者-医師関係の強化を図り、患者ケアに役立てます。
- 外来において家族志向型ケアを実践します。
- 疾患・病態に応じて、フォローアップ、入院判断、コンサルテーションなど適切な医療マネジメントを行います。
- 医療・介護・福祉リソースを理解し、適切かつ臨機応変に活用し患者ケアに役立てます。
- 生活療法や禁煙治療など、行動変容を要する外来アプローチを行います。
- 小児の予防接種を含め必要な予防接種を行い、適切なキャッチアップを行います。
- 小児のcommon diseaseの外来治療を行い、適切な入院適応の判断を行います。
② 病棟医療
主に総合診療専門研修(Ⅱ)、内科研修、小児科研修で行います。
<総合診療専門研修(Ⅱ)>
- 臓器別疾患に関わらないcommon diseaseの入院診療を行います。
- 入院患者の複数の健康問題、co-morbidityへの対応を行います。
- がん・非がん患者の終末期医療、緩和医療、看取りを行います。
- リハ科医との連携により、リハ適応判断、障害診断、リハ処方、機能訓練の指示、全人的理解、ゴール設定を行い、疾患治療に平行してのリハビリテーションを進めます。
- 多職種共同のカンファレンスを通じて適切な退院支援を行います。
<内科研修>
- 特定の臓器別内科疾患に関わらず、幅広い内科疾患の入院診療を行います。
- 内科としての専門的思考、検査、治療的介入について内科診療のスタンダードを学びます。
<小児科研修>
- 地方中核病院における小児科の入院診療を行います。
- 入院中の小児の家族(付き添い・非付き添い)への配慮も併せて適切に行います。
③ 在宅医療
主に総合診療専門研修(Ⅰ)で行います。
- 在宅療養支援診療所より自宅・施設入居者への訪問診療を行い、患者の自己実現を支援します。
- 医療依存度の高い在宅患者の長期管理、がん・非がん患者の在宅ターミナルケア、看取りを含めた在宅医療を行います。
- 24時間在宅対応を行い、往診頻度を増やしての在宅での急性疾患の治療、適宜後方病院への適切な紹介(救急車同乗を含む)を行います。
- 在宅での患者中心の医療技法、家族志向型ケアを行います。
④ 外来
主に救急研修で行い、総合診療専門研修(Ⅱ)、内科研修、小児科研修で行います。
- 救急外来というセッティングでの、優先順位を意識した判断と医療マネジメントを行います。
- 救命救急センター、一般病院の救急外来でそれぞれ異なるセッティングにおいて、軽症救急全般および中等症救急の一部を担います。
- 災害時には、地域の資源に応じた適切な救急医療を担い、正常な医療体制構築までの医療の提供に努めます。
⑤ 地域ケア
主に総合診療専門研修(Ⅰ)で行います。
- 医師会活動、保育園園医活動を行います。
- 地域の医療生協組合員との協同により、地域の健康問題の把握、健康増進活動を行います。
- 圏域の訪問看護事業所、居宅支援事業所等と連携し必要な患者ケアを行います。
- 保健所・自治体と連携を行い、地域の健康問題への適切な介入を図ります。
5-3 総合診療の教育 On-the Job Training 、Off-the Job Training
① 実践と振り返りを基盤としたOn-the Job Training・カンファレンス
外来診療、病棟診療、在宅訪問診療においてそれぞれ症例カンファレンスを行います。
- 外来、在宅ではそれぞれのセッティングにおいて、疾患の議論だけではなく総合診療の専門的アプローチに関する理論、個別の医療マネジメントの方法について理解を深めます。
- 病棟での他職種を含むカンファレンスでは、入院担当患者の症例提示と指導医からの教育的フィードバック、リハ科医、看護師、セラピスト、介護士、医療ソーシャルワーカーとの議論により患者の全人的理解、リハ医療、退院支援、地域連携について理解を深めます。
② 経験省察研修録(ポートフォリオ)作成を軸とした研修
日本専門医機構より指定された、専門医試験受験時に必要なエントリー領域について経験省察研修録(ポートフォリオ)を、4年間を通じて作成します。経験省察研修録(ポートフォリオ)作成にあたっては日常診療の実践、自身の省察を経てClinical-Jazzと呼ばれる教育カンファレンス(Case-based-discussion:CBD)で議論します。感情も踏まえた振り返りに医学知識、EBM、総合診療の各理論を融合するプロセスを経て経験省察研修録(ポートフォリオ)を完成させます。
経験省察研修録(ポートフォリオ)作成のプロセスを経る事で、必要なアウトカム・目標へと到達することを目指します。
③ 家庭医療セミナーでの継続した家庭医療学の理論学習と、Faculty Development
毎週水曜日、18時より「家庭医療セミナー」と題した勉強会を定期的に開催しています。「出雲市民病院・出雲家庭医療学センター総合診療専門研修プログラム」が主催し、プログラム内外の総合診療専攻医・指導医が集まります。鳥取地域で研修中の専攻医もスカイプやTV会議システム等を活用して参加します。この家庭医療セミナーではClinical-Jazzの他、家庭医療学の理論、Common diseaseについての知識の整理、 Faculty Developmentについての学習を行います。レジデントデイの開催や医学教育学・自己主導型学習の教授、リサーチ学習は家庭医療セミナーの中で行います。
④ Off-the Job Training
研修カリキュラムにおける経験目標は原則的に当プログラム内での経験を必要としますが、やむを得ず経験を十分に得られない項目については、総合診療領域の各種テキスト、日本医師会生涯教育制度、各学会のe-learning教材、医療専門雑誌、各学会が作成するガイドライン等を適宜活用しながら幅広く学習します。
5-4 専攻医への研修中課題
専攻医には、プログラム4年間で以下の課題を課します。プログラム修了のために必須であり、この課題を超える事で総合診療専門医としての成長のステップを踏めます。
専攻医は研修手帳及び経験省察研修録(ポートフォリオ)を専門医認定申請年の4月末までに専門研修プログラム管理委員会に送付してください。専門研修プログラム管理委員会は5月末までに修了判定を行い、6月初めに研修修了証明書を専攻医に送付します。専攻医は専門医認定試験受験の申請を、日本専門医機構の指示に従って行ってください。
① 経験省察研修録(ポートフォリオ)作成
日本専門医機構より指定された、専門医試験受験時に必要なエントリー領域について作成します。形式は日本専門医機構の指定に沿って作成します。
② 研修手帳の記
研修手帳へ、目標への自己評価、学術活動記録、振り返り記録などの記載を行います。研修の中間報告、修了時報告の2回提出が必要です。
③ 学会発表、論文作成への参画
4年間を通じて、主に日本プライマリ・ケア連合学会、日本在宅医学会、日本医学教育学会の学術集会において筆頭演者として発表を行います(口演、ポスターは問いません)。また、論文作成への参画(共同執筆者を含む)を行います。
④ 日本プライマリ・ケア連合学会学術大会、セミナーへの参加
日本プライマリ・ケア連合学会学術大会へ積極的に参加します。
また、日本プライマリ・ケア連合学会若手医師のための家庭医療学冬期セミナーへ3年間を通じて参加し、総合診療の理論と実践を学習すると同時に、全国の総合診療専攻医とのグループ形成を行います。
⑤ ACLS、PALS、PTLS、BLSOの受講
各種処置法のコースを受講します。上記に上げた4つを初期研修中に受講していない場合には、4年間の専門研修中にプロバイダーコースを受講します。
6 評価
6-1 形成的評価
外来で受け持った患者は、1年目は初診患者の全例、2~4年目は研修医自身と指導医がピックアップした症例をフィードバックします
各科研修では事前のニーズ評価を行い、3か月以上の研修期間は中間と終了時の評価を行います
診療所ではレジデントデイとして看護師、事務、ケアマネージャーが参加した多職種参加の振り返りを月1回行います
6-2 総括的評価
後期研修委員会、指導医会の評価を経てプログラム責任者会議で最終的な評価を行いその評価に責任を持ちます
6-3 研修修了認定の方法
研修修了時、看護師やセラピスト、ケースワーカー、ケアマネージャーなどの他職種も参加する後期研修委員会で研修目標の到達度に対する総括的評価を行い、目標達成したと判断された場合「修了書」が公布されます
6-4 指導医・専門研修プログラムの評価
① 専攻医による指導医および本研修プログラムに対する評価
専攻医は、年次毎に指導医、専攻医指導施設、本研修プログラムに対する評価を行います。専攻医からの評価は専門研修プログラム事務局に提出され、専門研修プログラム事務局は本研修プログラムの改善に役立てます。このようなフィードバックによって本研修プログラムをより良いものに改善していきます。
評価内容は記録されます。その内容によって専攻医に対する不利益が生じることはありません。
専門研修プログラム事務局は必要と判断した場合、評価内容を専門研修プログラム管理委員会へ提出します。委員会は内容を検討し専攻医指導施設の実地調査および指導を行います。評価にもとづいて何をどのように改善したかを記録し、毎年3月31日までに日本専門医機構の総合診療研修委員会に報告します。
また、専攻医が日本専門医機構に対して直接、指導医やプログラムの問題について報告し改善を促すこともできます。
② 専門研修プログラム事務局による自己評価とプログラムの質の向上
専門研修プログラム事務局を設置し、指導医と研修医と定期的な話し合いの場を持ち、その意見を反映させプログラムの質の向上を図ります。また家庭医療/総合診療レジデンシー東京・東海・近畿・瀬戸内等と連携してフェローシップやリサーチネットワークなどCFMDの諸活動との連携を行います。その他にも家庭医療(総合診療)、医学教育分野の経験豊かな先生方を招聘し、レジデント指導・研修アドバイスを行います。
③ 研修に対する監査(サイトビジット等)・調査への対応
本研修プログラムに対して日本専門医機構からサイトビジット(現地調査)が行われます。その評価にもとづいて専門研修プログラム事務局で本研修プログラムの改良を行います。本研修プログラム更新の際には、サイトビジットによる評価の結果と改良の方策について日本専門医機構の総合診療研修委員会に報告します。
また、同時に総合診療専門研修プログラムの継続的改良を目的としたピアレビューとして、総合診療領域の複数のプログラム統括責任者が他の研修プログラムを訪問し観察・評価するサイトビジットを実施します。日本プライマリ・ケア連合学会中国ブロック支部によるサイトビジットが企画されますが、その際には専攻医に対する聞き取り調査なども行われる予定です。
7 本プログラムの管理・運営
7-1 総合診療専門研修指導医
本プログラムには、総合診療専門研修指導医が総計9名在籍しています。
梶野 大(弓ヶ浜診療所 所長 日本プライマリ・ケア連合学会認定プライマリ・ケア認定医
※専門研修プログラム統括責任者)
上村祐介(出雲市民病院 内科部長 日本プライマリ・ケア連合学会認定家庭医療専門医
※専門研修プログラム副統括責任者)
高橋賢史(出雲市民病院 院長 日本プライマリ・ケア連合学会認定家庭医療専門医)
小松泰介(出雲市民病院 日本プライマリ・ケア連合学会認定プライマリ・ケア認定医)
藤原和成(大曲診療所 日本プライマリ・ケア連合学会認定家庭医療専門医)
藤原悠子(大曲診療所 日本プライマリ・ケア連合学会認定プライマリ・ケア認定医)
能美雅之(大曲診療所 所長 日本プライマリ・ケア連合学会認定家庭医療専門医)
菊本直樹(鳥取生協病院 病院部長 日本プライマリ・ケア連合学会認定プライマリ・ケア認定医)
皆木真一(鳥取生協病院 院長 日本プライマリ・ケア連合学会認定プライマリ・ケア認定医)
指導医は、経験省察研修録(ポートフォリオ)、短縮版臨床評価テスト、ケースに基づくディスカッション及び360度評価などの各種評価法を用いたフィードバック方法について、指導医資格を取得時に受講を義務づけている1泊2日の日程で開催される指導医講習会や医学教育の文献を用いて学習を深めていきます。
7-2 専門研修プログラム管理委員会
基幹施設である弓ヶ浜診療所には、専門研修プログラム管理委員会と、専門研修プログラム統括責任者(委員長)、米子医療生活協同組合本部事務局に専門研修プログラム事務局を置きます。
専門研修プログラム管理委員会は、委員長、事務局代表者、総合診療専門研修指導医、および専門研修連携施設の研修責任者等で構成されます。委員長に不測の事態が生じた場合には、副専門研修プログラム副委員長が委員長代理となり、役に当たります。研修プログラムの改善へ向けての会議には専門医取得直後の若手医師代表が加わります。専門研修プログラム管理委員会は、専攻医および専門研修プログラム全般の管理に関する判断を行います。
専門研修プログラム統括責任者はプログラム管理委員会での討議を踏まえ、総括的評価を行い、修了判定を行います。また、専門研修プログラム全体に責任を持ちます。
専門研修プログラム事務局は、専門研修プログラム統括責任者、専門研修担当事務、総合診療専門研修指導医陣で構成し、定期的な会議を開催しプログラムの日常的な実施・運営・改善を行います。
7-3 専門研修プログラム管理委員会の役割と権限
専門研修プログラム管理委員会は、専門研修プログラム事務局の補佐を受け、以下を行います。
- 専門研修を開始した専攻医の把握と日本専門医機構の総合診療研修委員会への専攻医の登録
- 専攻医ごとの研修手帳及び経験省察研修録(ポートフォリオ)の内容確認と、今後の専門研修の進め方についての検討
- 研修医手帳及び経験省察研修録(ポートフォリオ)に記載された研修記録、総括的評価に基づく、専門医認定申請のための修了判定
- 各専門研修施設の前年度診療実績、施設状況、指導医数、現在の専攻医数に基づく、次年度の専攻医受け入れ数の決定
- 専門研修施設の評価に基づく状況把握、指導の必要性の決定
- 専門研修プログラムに対する評価に基づく、専門研修プログラム改良に向けた検討
- サイトビジットの結果報告と専門研修プログラム改良に向けた検討
- 専門研修プログラム更新に向けた審議
- 翌年度の専門研修プログラム応募者の採否決定
- 各専門研修施設の指導報告
- 専門研修プログラム自体に関する評価と改良について日本専門医機構への報告内容についての審議
- 専門研修プログラム連絡協議会の結果報告
7-4 専攻医の採用
【応募資格】
・医師卒後初期臨床研修修了(または修了見込み)者
※初期臨床研修において外科を修了しておいてください
【募集定員】
2名/年
【応募方法】
下記書類を10月1日~10月31までの期間に提出してください。
- 後期研修申込書(※)
- 履歴書
- 医師免許証(写)
- 初期研修修了(見込)証明書
【選考方法】
提出書類、面接試験により審査します。
【選考日】
毎年7月から次年度専門研修を行う専攻医募集を開始します。応募者は上記必要書類を10月1日~10月31までの期間に下記へ提出して下さい。
原則として11月中に書類選考および面接を行い、採否を決定して本人に文書で通知します。応募者および選考結果については、年度末のCFMD家庭医療学レジデンシー山陰プログラム管理委員会内に報告します。
【申込み・問合せ先】
CFMD家庭医療学レジデンシー山陰プログラム 研修担当事務 渡邉
〒683-0052 鳥取県米子市博労町3丁目80-1 米子医療生活協同組合 本部事務局
TEL:0859-35-5123 FAX:0859-34-1227
E-mail:ymc.t.watanabe@vega.ocn.ne.jp
7-5 専攻医の就業環境について
- 身分:常勤医師(連携施設での3ヶ月を超える研修中は研修先の雇用形態です)
- 給与・賞与・諸手当等:法人規定による
- 勤務・休暇等:就業規則による(連携施設での研修中は研修先の規定に従います)
- 社会保険等:健康保険、厚生年金保険、雇用保険、労災保険、医師賠償保険
- 医療安全、感染対策の院内学習会(年2回開催)への参加が義務です
- 医療倫理の院内学習会への優先参加が可能で、必要時には担当事例を当院の倫理委員会での検討に挙げることが可能です
- その他:労働基準法を遵守し、各施設の就業規則に従います
7-6 研修の休止・中断、等の条件
- ① 専攻医が次の1つに該当するときは、研修の休止が認められます。研修期間を延長せずに休止できる日数は、所属プログラムで定める研修期間の通算120日(平日換算)までです。
- 病気の療養
- 産前・産後休業
- 育休休業
- 介護休業
- その他、やむを得ない理由
- ② 専攻医は原則として1つの専門研修プログラムで一貫した研修を受けなければなりません。ただし、次の1つに該当するときは、専門研修プログラムを移籍することができます。その場合には、プログラム統括責任者間の協議だけでなく、日本専門医機構・領域研修委員会への相談等が必要となります。
- 所属プログラムが廃止され、また認定を取り消されたとき
- 専攻医にやむを得ない理由があるとき
- ③ 大学院進学など専攻医が研修を中断する場合は専門研修中断証を発行します。再開の場合は再開届を提出することで対応します。
- ④ 妊娠、出産後など短期雇用の形態での研修が必要な場合は研修期間を延長する必要がありますので、研修延長申請書を提出することで対応します。
以上
